Diagnoza i leczenie celiakii
Diagnoza celiakii polega na wykonaniu badań z krwi oraz pobraniu wycinków jelita cienkiego (biopsja) podczas gdy pacjent jest na normalnej diecie (spożywa gluten). Jak wyglądają poszczególne etapy diagnostyki?
Przeciwciała
W przypadku zaobserwowania objawów celiakii u siebie lub dziecka należy przede wszystkim porozmawiać z lekarzem rodzinnym (bądź pediatrą) i omówić wszystkie niepokojące objawy. Diagnostykę w kierunku celiakii, bez względu na rodzaj objawów, może przeprowadzić jedynie lekarz gastroenterolog. Dlatego należy poprosić o skierowanie to tego specjalisty (w przypadku dziecka do gastroenterologa dziecięcego).
Należy pamiętać, aby bez konsultacji z lekarzem gastroenterologiem i bez dalszych badań nie przechodzić na dietę bezglutenową (np. „na próbę”), gdyż to uniemożliwi prawidłową diagnozę. Jeśli przestajemy spożywać gluten, organizm przestaje wytwarzać charakterystyczne przeciwciała i wyniki badań będą niemiarodajne.
Następnym etapem jest wykonanie zleconych przez gastroenterologa badań serologicznych z krwi charakterystycznych dla celiakii:
- przeciwko transglutaminazie tkankowej w klasie IgA (tTG IgA) oraz
- całkowity poziom przeciwciał IgA.
Jeśli całkowity poziom przeciwciał w klasie IgA jest poniżej normy, należy dodatkowo zbadać przeciwciała w klasie IgG:
- przeciwko deaminowanemu peptydowi gliadyny (DGP IgG)
- przeciwko transglutaminazie tkankowej w klasie IgG (tTG IgG)
- ewentualnie przeciwko endomysium mięśni gładkich w klasie IgG (EmA IgG)
Jeżeli chcemy przyspieszyć proces diagnostyczny, badanie przeciwciał możemy wykonać we własnym zakresie w większych laboratoriach.
Niegdyś badano przeciwciała antygliadynowe (AGA) i antyretikulinowe (ARA), jednak ich wartość diagnostyczna nie jest zbyt wysoka i obecnie nie zaleca się ich w diagnozowaniu celiakii. Obecność przeciwciał AGA we krwi może jednak sugerować nieceliakalną nadwrażliwość na gluten (niezwiązaną ani z celiakią, ani z alergią).
Wymienione wyżej przeciwciała są specyficzne dla celiakii i ich obecność we krwi prawie jednoznacznie potwierdza chorobę. Należy jednak podkreślić, że ich brak nie wyklucza celiakii. Według najnowszych badań od 6 do 22% chorych na celiakię nie wytwarza w ogóle przeciwciał. Co więcej – obecność przeciwciał w surowicy krwi nie zawsze oznacza zmiany w jelicie cienkim upoważniające do rozpoznania choroby. Dlatego do pełnego rozpoznania konieczne jest wykonanie biopsji jelita cienkiego.
Biopsja jelita cienkiego
Biopsja i pobranie wycinków jelita cienkiego jest kluczowym etapem w diagnostyce celiakii u osób dorosłych. Wykonuje się ją endoskopowo podczas gastroskopii. Pacjent połyka miękką sondę z małą kamerą na końcu, dzięki której lekarz zagląda do wnętrza jelita i pobiera jego maleńkie fragmenty do badania. Dla prawidłowej diagnozy lekarz powinien pobrać przynajmniej 5 wycinków z różnych fragmentów jelita, w tym 1 z opuszki dwunastnicy. U małych dzieci biopsję przeprowadza się w znieczuleniu ogólnym. W pobranych wycinkach ocenia się stopień zaniku kosmków w tzw. skali Marsha.
Warto pamiętać, że zanik kosmków jelitowych występuje nie tylko w celiakii, dlatego ważne są też pozostałe elementy diagnozy. Kosmki jelitowe mogą być zniszczone z powodu zakażeń (np. lablioza), w wyniku chemioterapii, stosowania niektórych leków, w nieswoistych zapaleniach jelit, rozroście bakteryjnym, amyloidozie itp.
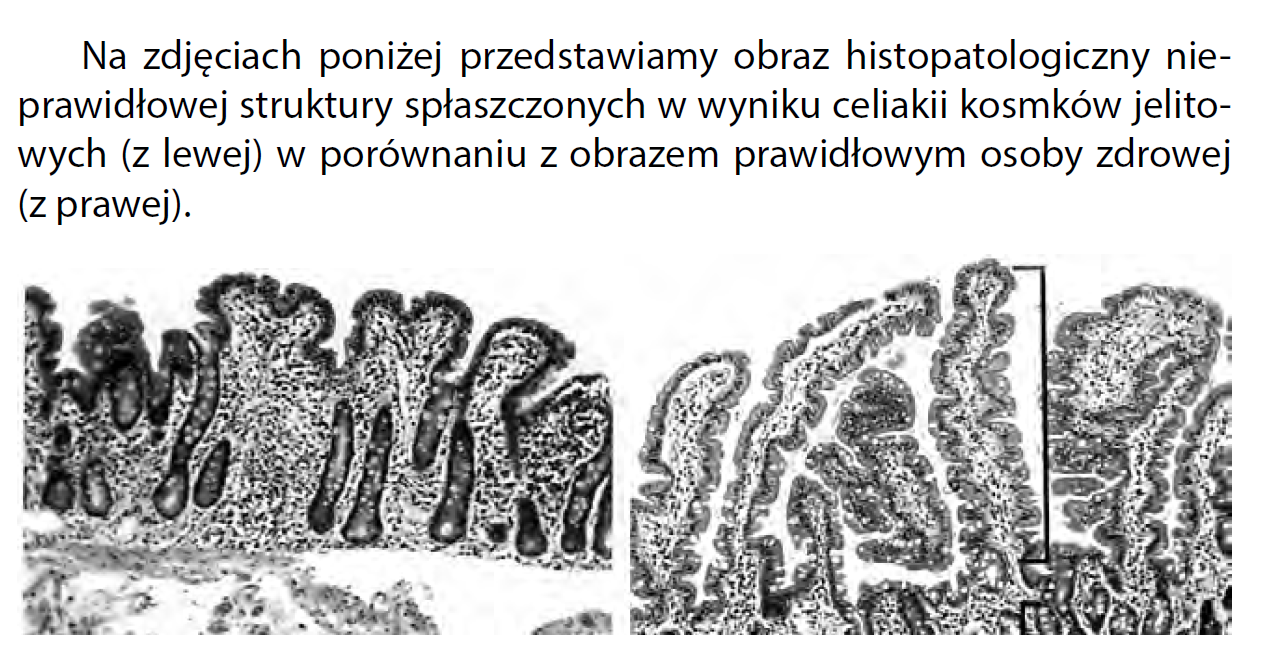

Zanik struktury kosmków jelitowych, obecność przynajmniej jednego z badanych przeciwciał we krwi oraz poprawa samopoczucia po wprowadzeniu diety bezglutenowej to wystarczające warunki do rozpoznania choroby trzewnej.
Celiakia u dzieci. Kiedy biopsja nie jest konieczna?
Według najnowszych zaleceń ESPGHAN z 2020 r. w przypadku diagnostyki celiakii u dzieci (wyłącznie!) można odstąpić od biopsji, ale tylko wtedy, gdy spełnione są jednocześnie następujące warunki:
- w badaniu z krwi wyszedł wysoki poziomu przeciwciał przeciw transglutaminazie tkankowej IgA (10 x powyżej górnej granicy normy)
- w innej próbce krwi dziecka stwierdza się obecność przeciwciał EMA
Dokładne wytyczne diagnostyki celiakii u dzieci znajdują się tutaj. Dla stwierdzenia celiakii u małych pacjentów nie jest już potrzebna obecność charakterystycznych objawów choroby ani badanie genów HLA DQ2/DQ8 (tak było w poprzednich zaleceniach ESPGHAN z 2012 r.).
Testy genetyczne a diagnoza celiakii
Celiakia ma podłoże genetyczne. Jednak diagnostyki celiakii nie należy rozpoczynać od testów genetycznych.
Badania naukowe wykazały, że w rozwoju choroby trzewnej największy udział mają allele II klasy układu HLA kodujące antygeny HLA-DQ2 lub HLA-DQ8. Jeśli u pacjenta te antygeny są nieobecne, wówczas można praktycznie wykluczyć ryzyko wystąpienia celiakii (co nie znaczy, że gluten na pewno mu nie szkodzi z powodu alergii lub nadwrażliwości na to białko). Z kolei obecność tych antygenów stwierdza się u ok. 96% pacjentów chorych na celiakię. Antygeny te są odpowiedzialne za wywołanie nadmiernej odpowiedzi immunologicznej na gliadynę (rozpuszczalną w wodzie frakcję glutenu). Skutkiem takiego działania jest stan zapalny i uszkodzenia śluzówki jelita. U 90% pacjentów chorych na celiakię obecny jest haplotyp DQ2. Jego obecność wykazuje bardzo silny związek z chorobą trzewną. U 6% chorych na celiakię obecny jest haplotyp DQ8. Jego obecność wskazuje silny związek z celiakią.
Jeśli u pacjenta wykryty zostanie jeden z dwóch powyższych alleli, oznacza to, że jest on nosicielem genu, który predysponuje do rozwoju celiakii. Nie oznacza to jednak, iż jeśli mamy gen, jesteśmy chorzy na celiakię – należy pamiętać, że występuje on aż u około 30% osób zdrowych.
Podsumowując – brak HLA DQ2 DQ8 prawdopodobnie wyklucza istnienie celiakii i możliwość zachorowania na nią w przyszłości. Natomiast dodatni wynik badania nie stwierdza jednoznacznie, że jest się chorym na celiakię, a jedynie, że ma się genetyczną predyspozycję do jej wystąpienia (oczywiście może to również oznaczać, że jest się chorym na celiakię, co wymaga dalszej diagnostyki – przeciwciał i biopsji jelita cienkiego).
Wskazania do wykonania badania genetycznego
Tego typu test może być stosowany w razie wątpliwości diagnostycznych oraz jako pierwszy etap testów mających na celu wkluczenie choroby trzewnej u osób będących w grupie podwyższonego ryzyka:
- krewni I-go stopnia osób chorych na celiakię,
- pacjenci z cukrzycą insulinozależną (I-go typu) lub innymi schorzeniami z autoagresji,
- pacjenci z zespołem Downa, Turnera i innymi schorzeniami genetycznymi często współwystępującymi z celiakią.
Prowokacja glutenem
Od wielu lat nie praktykuje się już rutynowego przeprowadzania uciążliwej dla pacjentów prowokacji glutenem i wykonywania kolejnych biopsji w celu potwierdzania celiakii. W sytuacji, gdy w celach ustalenia lub potwierdzenia diagnozy prowokacja jest niezbędna, specjaliści zalecają spożycie nie mniej niż 5 g glutenu dziennie przez 14 dni. Taka dawka glutenu powinna wywołać zmiany serologiczne i w śluzówce jelita u większości dorosłych pacjentów z celiakią. Jeśli mimo dużego prawdopodobieństwa celiakii przeciwciała nie pojawią się po dwóch tygodniach, prowokacja może być wydłużona do ośmiu tygodni.
Leczenie celiakii
Celiakia oznacza konieczność ścisłego stosowania diety bezglutenowej przez całe życie. Poprawa samopoczucia chorego po wprowadzeniu diety jest ostatecznym potwierdzeniem trafnej diagnozy (pełna regeneracja kosmków jelitowych trwa zwykle od kilku tygodni do kilku miesięcy, a nawet kilku lat u osób dorosłych i jest sprawą indywidualną).
Warto dodać, że w przypadku silnego zaniku kosmków czasowo wprowadza się również dietę bezlaktozową lub ubogolaktozową (wyklucza się lub ogranicza produkty mleczne). Brak kosmków oznacza bowiem brak laktazy i możliwości trawienia laktozy i wielu chorych może nie odczuwać poprawy na diecie bezglutenowej, jeśli nie wykluczy dodatkowo produktów mlecznych.
Wskazania do diagnostyki serologicznej w kierunku celiakii (badania przeciwciał):
- zespół jelita drażliwego
- niewyjaśniony wzrost aktywności transaminaz wątrobowych
- przewlekłe objawy ze strony przewodu pokarmowego
- mikroskopowe zapalenie jelita grubego
- zapalenie tarczycy Hashimoto i choroba Gravesa-Basedowa
- osteopenia/osteoporoza
- niewyjaśniona ataksja lub neuropatia obwodowa
- nawracające afty, ubytki szkliwa zębów
- bezpłodność, nawracające poronienia, późna pierwsza miesiączka, wczesna menopauza
- zespół przewlekłego zmęczenia
- ostre lub przewlekłe zapalenie trzustki po wykluczeniu innych znanych przyczyn
- padaczka
- bóle głowy obejmujące migreny
- zaburzenia nastroju lub zespół deficytu uwagi/zaburzenia funkcji poznawczych
- hiposplenizm lub czynnościowy brak śledziony
- łuszczyca lub zmiany skórne inne niż choroba Dühringa
- zespół Downa lub Turnera
- nefropatia IgA
- krewni I stopnia osób z celiakią – jeśli nie mieli wykonanych badań genetycznych (co 3-5 lat)
Wskazania do biopsji jelita cienkiego dwunastnicy, nawet jeśli badania z krwi w kierunku celiakii są ujemne:
- przewlekła biegunka (bez domieszki krwi)
- biegunka z cechami zaburzeń wchłaniania, szczególnie ze spadkiem masy ciała
- anemia przy braku innych przyczyn
- objawy ze strony przewodu pokarmowego przy wywiadzie rodzinnym celiakii
- objawy ze strony przewodu pokarmowego u pacjentów z inną chorobą autoimmunologiczną lub niedoborem IgA
- niedostateczny przyrost masy ciała u dzieci
- choroba Dühringa potwierdzona biopsją skóry







